La maladie de Verneuil, nommée d’après le chirurgien qui l’a décrite en 1854, est également appelée hidradenitis ou hidrosadénite purulente. C’est une inflammation purulente chronique de la peau qui affecte seulement les parties du corps où il existe une certaine variété de glandes sudoripares appelées glandes apocrines. Ces glandes sont présentes dans la peau des zones ano-périnéales, dans les plis inguinaux, les aisselles, les mamelons chez les femmes et derrière les oreilles.
Verneuil, 1823-1895. Professeur de pathologie chirurgicale à la Faculté de Médecine de Paris.
A lire aussi : Les bienfaits de l’ostéopathie au quotidien

C’ est une maladie dont la fréquence est mal connue, qui est estimée par certains à 1 cas pour 300 habitants. Ce serait moins commun avec les Asiatiques. La maladie de Verneuil représente 4,7% de la suppuration dans la région ano-périnéale. Donc, ce n’est pas une maladie rare, et si la partie des maladies dites orphelines est plutôt parce qu’elle est mal connue et mal étudiée. Il est rapporté qu’il affecte les femmes plus souvent (cet élément est discuté), avec une localisation préférentielle dans les aisselles, tandis que la localisation ano-périnéale est plus fréquente chez les hommes. Dans la grande majorité des cas, la maladie apparaît seulement après la puberté.
A découvrir également : Mutuelle pour demandeur d’emploi : comment choisir et pourquoi c’est important
Les causes de la maladie de Verneuil sont loin d’être élucidées.
La maladie n’est ni liée à un défaut d’hygiène, ni contagieuse. Ce n’est pas une maladie infectieuse primaire, l’infection microbienne n’est que secondaire. Les facteurs génétiques sont impliqués, la transmission de la maladie serait autosomique dominante avec une pénétration variable, ce qui signifie que la maladie n’est pas systématiquement transmise à toutes les générations et qu’il existe d’autres facteurs. Le tabac est considéré comme un facteur favorable. À titre exceptionnel, la thérapie au lithium peut être un facteur déclencheur.
La topographie de la localisation de la maladie limitée aux zones avec des glandes apocrines a donné lieu à plusieurs hypothèses concernant le rôle de ces glandes dans l’apparition de la maladie. Certains ont suggéré une obstruction du canal à travers lequel ces glandes se terminent dans le follicule pileux (Figure 1). Cette hypothèse, malheureusement, est erronée, la seule maladie dans laquelle une telle obstruction existe (maladie de Fox-Fordyce) a des symptômes très différents. D’autres évoquent une obstruction située en amont, au niveau du follicule pileux lui-même.
L’ apparition de la maladie après la puberté peut être expliquée par des troubles hormonaux, en particulier dans le niveau d’hormones mâles appelées androgènes. Certaines femmes voient l’influence de leur cycle menstruel sur les flambées de la maladie. En fait, si la maladie n’existe pas dans les eunuques, les tests hormonaux effectués chez les patients atteints de la maladie de Verneuil ne montrent aucune anomalie. Cependant, il peut s’agir d’une sensibilité anormale des glandes apocrines aux androgènes.
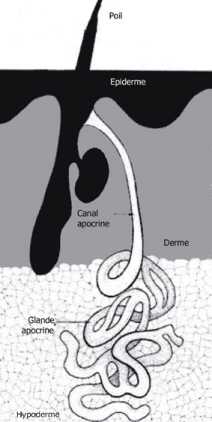
Associés
maladies
La maladie de Verneuil s’accompagne souvent d’autres maladies de la peau telles que l’acné et la folliculite du cuir chevelu. La combinaison avec un sinus pilonidal est fréquente. Il peut être associé à la maladie de Crohn ou à une spondylarthrite ankylosante (rhumatisme inflammatoire de la colonne vertébrale).
Les signes de la maladie ?
La maladie d’Aneoperineale Verneuil représente 20% des localisations de la maladie (figure 2). Il est souvent associé à des dommages aux plis de l’aine, du scrotum ou de la région pubienne (90% des cas), aisselles (26%) (Figure 3), zone derrière les oreilles (6%) ou mamelons (4%).
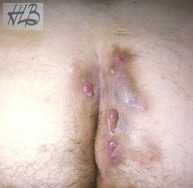 Figure 2 : localisation anopérinéale de la maladie de Verneuil.
Figure 2 : localisation anopérinéale de la maladie de Verneuil. 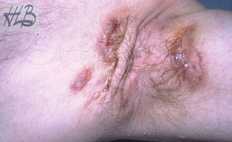
Figure 3 : Localisation dans l’aisselle de la maladie de Verneuil. Le diagnostic n’est presque jamais fait au stade initial parce que les symptômes sont très discrets. La maladie commence par l’apparition d’un nodule ferme, souvent violet, faible douloureux au niveau de la partie la plus profonde de la peau (l’hypoderme). Ce nodule peut spontanément disparaître ou persister, et évoluer en suppuration avec la formation d’abcès qui peuvent casser pour céder la place à une ou plusieurs ouvertures purulentes ou guérir, avec des cicatrices caractéristiques qui ont un aspect rétractile appelé « pattes de crabe » (Figure 4). À un stade ultérieur, les lésions se multiplient, Jeunes lésions qui coïncident avec des lésions purulentes plus avancées et des cicatrices. Parfois, l’expansion de la suppuration est telle que de vraies galeries purulentes se forment sous la peau (Figure 5).
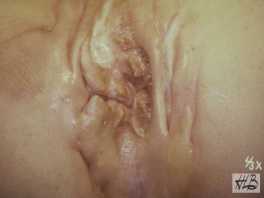 Figure 4 : Cicatrices de pattes de crabe de la maladie de Verneuil.
Figure 4 : Cicatrices de pattes de crabe de la maladie de Verneuil. 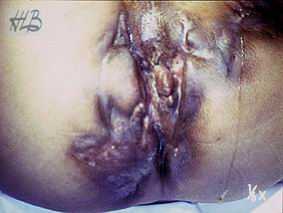
Figure 5 : Suppuration anopérinéale de la maladie de Verneuil. Comment diagnostiquer ?
À
un stade avancé, le diagnostic est évident à partir de l’examen clinique d’un médecin formé. Cependant, au début de la maladie, ce diagnostic est moins simple. Pour la suppuration ano-périnéale indépendante du canal anal, le Le médecin recherchera d’autres localisations développementales ou antérieures de la maladie qui provoque la maladie. Aucun autre examen ne permet de diagnostiquer : les analyses bactériologiques des sécrétions purulentes sont inutiles, et l’histologie (analyse microscopique) n’est pas spécifique de la maladie.
Quelle évolution ?
La maladie évolue par des flambées successives et imprévisibles. Bien qu’il y ait des formes bénignes limitées, il existe aussi des formes très étendues qui désactivent vraiment sur une base quotidienne. Le risque de septicémie est nul. Dans les formes négligées, l’infection peut acquérir de la profondeur avec la formation de fistules rectales, osseuses ou urétrales. La cancérisation est généralement rare, après une très longue évolution de la maladie (plus de 20 ans).
Traitements
Le traitement médical est très limité. Nous devons conseiller l’arrêt du tabagisme. Les antibiotiques peuvent être prescrits sous de petites formes, plus pour arrêter une hâte que de suppuration réellement guérir. L’isotrétinoïne, utilisée dans les formes sévères de l’acné, est inefficace. Les résultats des tests anti-androgènes ont peu de résultats convaincants. Ce type de traitement ne peut être utilisé que chez les femmes.
En fin de compte, le seul traitement efficace est chirurgical. Un drainage simple est inefficace, la répétition dans la même zone est inévitable. Le traitement est l’élimination complète des tissus malades. Ce traitement nécessite parfois un sacrifice cutané significatif, il est parfois effectué à différents moments opératoires. Après cette élimination, la plaie est généralement laissée ouverte, des soins locaux sont ensuite effectués pour assurer la guérison, qui peut prendre de 6 semaines à 4 mois, selon l’étendue des lésions. Certains opérateurs suggèrent de couvrir cette plaie à l’aide de techniques de chirurgie plastique (transplantation ou rabat). La colostomie (« anus artificiel »), en règle générale, est inutile. Ce traitement est efficace dans plus de 95 % des cas pour la zone traitée, mais la récurrence dans une autre région est encore possible.
conclusion
La maladie de Verneuil est une cause classique de suppuration anoperinéale (4,7% de suppuration dans la région). Ce n’est pas une maladie rare, mais une condition souvent inconnue, diagnostiquée tardivement, ce qui rend souvent le patient et son médecin désemparés. En effet, la cause exacte de la maladie n’est pas connue, les localisations ano-périnéales sont parfois perçues à tort comme embarrassantes, et le caractère récurrent qui nécessite une intervention chirurgicale itérative peut faire des formes graves de la maladie un réel handicap.
Dr Agnès Senéjoux
Novembre 2003
Foire aux questions
Quand appeler le diagnostic de la maladie de Verneuil ?
Avant la suppuration ano-périnéale, le diagnostic de la maladie de Verneuil doit être appelé lorsqu’il a un suppuration est qui ne communique pas avec le canal anal. L’apparition des lésions peut être suggestive avec des cicatrices dites « pattes de crabe » caractéristiques de la maladie. L’association de suppuration ano-périnéale indépendante du canal anal avec des abcès des aisselles ou de la zone derrière les oreilles est également suggestive.
J’ ai la maladie de Verneuil. Est-ce lié à un microbe et s’agit-il d’une maladie infectieuse ?
La maladie de Verneuil n’est pas d’origine infectieuse, donc les antibiotiques ne suffisent pas pour la guérir. L’infection des lésions est possible, mais elle n’est que secondaire. Elle n’est jamais contagieuse.
Existe-t-il des médicaments pour guérir la maladie ?
Non, malheureusement. Qu’il s’agisse d’antibiotiques ou d’hormonothérapie, ces traitements n’ont qu’un effet suspensif très modeste et encore seulement sur de petites formes de maladie.
Pour en savoir plus :
• Le site Web de la maladie de Verneuil (http://afrh.ifrance.com/afrh/). • Dossier thématique « Maladie de Verneuil ». D. Soudan, T. Puy-Montbrun, F. Pigot. Le billet de Colo-proctologie 2001, vol. 2, n°1 : pages 9-19. • Maladie périanale de Verneuil. T Puy-Montbrun, R Ganansia, J Denis. Proctologie pratique. Ed Masson 1999. • Banerjee A K. Traitement chirurgical de hydradenitis suppurativa. Br J Surg 1992 ; 79:863 -866 Gastroentérol Clin Biol 1988 ; 12:646 -648 • Jacobs SM, député de Bubrick, Onstad GR et coll. La relation des hémorroïdes à Portal Hypertension. Dis rectum du côlon 1980 ; 23:567 -569
Comment prévenir une folliculite ?
La prévention de la folliculite est possible en prenant certaines mesures d’hygiène et de soin corporel. Voici quelques conseils pour éviter l’apparition de cette infection cutanée :
Les vêtements serrés peuvent causer des irritations à la peau, ce qui est un terrain propice pour le développement de la folliculite. Préférez donc des vêtements amples qui ne serrent pas votre corps.
Le port prolongé des mêmes sous-vêtements ou chaussettes peut favoriser l’accumulation de bactéries sur votre peau, ce qui augmente le risque d’infection.
Prenez régulièrement des douches avec un savon antibactérien doux pour maintenir une bonne hygiène corporelle, surtout après toute activité physique intense ou après avoir transpiré abondamment.
Assurez-vous aussi que toutes les parties du corps touchées par la sueur sont bien séchées avant de vous habiller.
Vous devez éviter tout contact direct avec tous les objets pouvant être contaminés comme les serviettes sales, la literie non lavée, les rasoirs souillés, etc.
En respectant ces mesures simples mais efficaces pour réduire le risque d’infection, vous pouvez prévenir la formation de follicules infectés et protéger votre peau contre cette infection bactérienne.
La folliculite est une maladie cutanée courante qui peut toucher tout le monde à un moment donné. Bien que les symptômes soient souvent gênants et douloureux, ils peuvent être traités facilement en utilisant des solutions simples, en prenant des mesures nécessaires pour éviter l’apparition de nouveaux cas.
Vous devez consulter un dermatologue si les symptômes persistent ou s’aggravent avec le temps. Le spécialiste sera capable d’établir un diagnostic précis, de prescrire un traitement efficace et durable pour aider à guérir rapidement la maladie.
Les complications possibles de la maladie de Verneuil
La maladie de Verneuil, aussi connue sous le nom d’hidrosadénite suppurée, est une maladie inflammatoire chronique qui affecte les glandes sudoripares apocrines. Bien que cette affection ne soit pas contagieuse, elle peut causer des douleurs intenses et des lésions cutanées persistantes.
Comme la maladie de Verneuil provoque souvent la formation d’abcès et de kystes sur divers endroits du corps, elle peut entraîner la formation de fistules et de cicatrices inesthétiques. Ces lésions cutanées peuvent s’infecter facilement ou se développer en plaies qui prennent du temps pour guérir.
En raison des infections bactériennes régulières qu’elle cause, la maladie de Verneuil peut augmenter considérablement le risque d’autres infections, comme les pneumonies ou encore l’infection urinaire. Veuillez noter que ces complications ne sont pas exhaustives mais représentent quelques exemples courants liés à cette pathologie.
Pour éviter ces problèmes complexes, vous devez consulter un spécialiste dès lors que vous constatez des symptômes évoquant la maladie de Verneuil.
Rappelons que les différents traitements disponibles, notamment l’antibiothérapie et la chirurgie, peuvent aider à atténuer les symptômes et à éviter l’apparition de complications graves.
Si vous souffrez d’une maladie de Verneuil, vous devez suivre attentivement le plan de traitement recommandé par votre médecin pour réduire les risques possibles associés à cette maladie chronique.
Si le nombre d’abcès augmente ou si vous ressentez une douleur inhabituelle, consultez immédiatement un spécialiste pour obtenir un avis médical professionnel.






